Laporan Pendahuluan Asuhan Keperawatan Sindrom Steven Johnson
A.
Pengertian
Steven Johnson
Sindrom
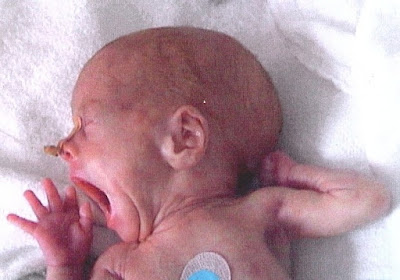
Steven Johnson dalah sindroma yang mengenai kulit, selaput lendir di orifisium
dan mata dengan keadaan umum bervariasi dari ringan sampai berat, kelainan pada
kulit berupa eritema, vesikel/bula, dapat disertai purpura ( Mochtar Hamzah, 2005 : 147 )
Sindrom
Steven Johnson adalah sindrom kelainan kulit berupa eritema, vesikel/bula, dapat disertai purpura
yang mengenai kulit, selaput lender di orifisium dan mata dengan keadaan umum
bervariasi dari baik sampai buruk. (Mansjoer, A. ,Kapita Selekta Kedokteran, 2000 : 136 )
Sindrom
Steven Johnson adalah penyakit kulit akut dan berat yang terdiri dari erupsi
kulit, kelainan dimukosa dan konjungtifitis. ( Junadi, 1982: 480 )
Sindrom Stevens-Johnson, biasanya disingkatkan sebagai SSJ, adalah reaksi buruk yang sangat gawat
terhadap obat. Efek samping obat ini mempengaruhi kulit, terutama selaput
mukosa. Juga ada versi efek samping ini yang lebih buruk, yang disebut sebagai
nekrolisis epidermis toksik (toxik epidermal necrolysis/TEN). Ada juga versi
yang lebih ringan, disebut sebagai eritema multiforme (EM) (Adithan,2006).
B.
Etiologi
Penyebab Steven
Johnson ini paling banyak dipicu oleh penggunaan obat-obatan atau dengan
kata lain, penyebab Steven Johnson ini adalah karena alergi obat-obat tertentu,
biasanya adalah penggunaan obat antibiotik. Selain alergi obat penyebab
lainnya adalah karena adanya infeksi virus, bakteri, atau jamur tertentu,
karena makanan seperti coklat, ketidak cocokan lingkungan misal udara dingin,
panas matahari dan bahkan bisa juga dipicu oleh penyakit keganasan lainnya
misal kanker. Sebenarnya, penyebab pasti dari Steven Johnson ini idiopatik atau
tidak selalu diketahui secara pasti, tapi yang paling banyak terjadi adalah
karena reaksi berlebihan dari tubuh untuk menolak obat-obatan yang masuk ke
dalam tubuh.
Alergi
obat tersering adalah golongan obat analgetik (pereda nyeri), antipiretik (penurun
demam) sekitar 45%, golongan karbamazepin sekitar 20% dan sisanya adalah jenis
jamu-jamuan.
Beberapa faktor yang dapat dianggap sebagai penyebab adalah:
a)
Alergi obat secara sistemik (misalnya penisilin, analgetik,
arti piuretik)
·
Penisilline dan semisentetiknya
·
Sthreptomicine
·
Sulfonamida
·
Tetrasiklin
·
Anti piretik atau analgesik (derifat, salisil/pirazolon,
metamizol, metampiron dan paracetamol)
·
Kloepromazin
·
Karbamazepin
·
Kirin Antipirin
·
Tegretol
b)
Infeksi mikroorganisme (bakteri, virus, jamur dan parasit)
c)
Neoplasma dan faktor endokrin
d)
Faktor fisik (udara dingin, sinar matahari, radiasi,
sinar-X)
e)
Makanan
C.
Faktor Predisposisi
Berdasarkan kasus yang
terdaftar dan diobservasi kejadian SSJ terjadi 1-3 kasus per satu juta penduduk setiap tahunnya. SSJ juga telah
dilaporkan lebih sering terjadi pada ras Kaukasia. Walaupun SSJ dapat mempengaruhi orang dari semua umur,
tampaknya anak lebih rentan. Tampaknya juga perempuan sedikit lebih rentan dari
pada laki-laki (Siregar, 2004).
D.
Manifestasi Klinis
Keadaan
umumnya bervariasi dari ringan sampai berat. Pada yang berat kesadarannya
menurun, penderita dapat soporous sampai koma. Mulainya penyakit akut dapat
disertai gejala prodromal berupa demam tinggi, malaise, nyeri kepala, batuk,
pilek dan nyeri tenggorokan.
Trias Steven Johnson (Hudak &
Gallo, 2010. Hlm: 601) adalah :
1) Kelainan kulit
Kelainan
kulit terdiri dari eritema, vesikel dan bula. Vesikel dan bula kemudian memecah
sehingga terjadi erosi yang luas. Disamping itu dapat juga terjadi purpura.
Pada bentuk yang berat kelainannya generalisata.
2) Kelainan selaput lendir di
orifisium
Kelainan
selaput lendir yang tersering ialah pada mukosa mulut (100%) kemudian disusul
oleh kelainan dilubang alat genetal (50%) sedangkan dilubang hidung dan anus
jarang (masing-masing 8% dan 4%).
Kelainan
berupa vesikel dan bula yang cepat memecah sehingga menjadi erosi dan
ekskoriasi dan krusta kehitaman. Juga dalam terbentuk pseudomembran. Dibibir
kelainan yang sering tampak ialah krusta berwarna hitam yang tebal.
Kelainan
dimukosa dapat juga terdapat difaring, traktus respiratorius bagian atas dan
esopfagus. Stomatitis ini dapat menyebabkan penderita sukar tidak dapat
menelan. Adanya pseudomembran di faring dapat menyebabkan keluhan sukar
bernafas.
3) Kelainan mata
Kelainan
mata merupakan 80% diantara semua kasus yang tersering ialah konjungtivitis
kataralis. Selain itu juga dapat berupa kongjungtifitis purulen, perdarahan,
ulkus korena, iritis dan iridosiklitis.
Disamping
trias kelainan tersebut dapat pula terdapat kelainan lain, misalnya: nefritis
dan onikolisis.
E.
Patofisiologi
Patogenesisnya belum jelas, kemungkinan disebabkan oleh
reaksi hipersensitif tipe III dan IV. Reaksi tipe III terjadi akibat
terbentuknya komplek antigen antibodi yang membentuk mikro-presitipasi sehingga
terjadi aktifitas sistem komplemen. Akibatnya terjadi akumulasi neutrofil yang
kemudian melepaskan lisozim dan menyebabkan kerusakan jaringan pada organ sasaran
(target organ). Reaksi hipersentifitas tipe IV terjadi akibat limfosit T yang
tersintesisasi berkontak kembali dengan antigen yang sama kemudian limfokin
dilepaskan sehingga terjadi reaksi radang (Djuanda, 2000: 147) .
1. Reaksi
Hipersensitif tipe III
Hal ini terjadi sewaktu komplek antigen antibodi yang
bersirkulasi dalam darah mengendap didalam pembuluh darah atau jaringan sebelah
hilir. Antibodi tidak ditujukan kepada jaringan tersebut, tetapi terperangkap
dalam jaringan kapilernya. Pada beberapa kasus antigen asing dapat melekat ke
jaringan menyebabkan terbentuknya kompleks antigen antibodi ditempat tersebut.
Reaksi tipe III mengaktifkan komplemen dan degranulasi sel mast sehingga
terjadi kerusakan jaringan atau kapiler ditempat terjadinya rekasi tersebut.
Neutrofil tertarik ke daerah tersebut dan mulai memfagositosis sel-sel yang
rusak sehingga terjadi pelepasan enzim-enzim sel serta penimbunan sisa sel. Hal
ini menyebabkan siklus peradangan berlanjut (Corwin, 2000: 72).
2. Reaksi
Hipersensitif Tipe IV
Pada reaksi ini diperantarai oleh sel T, terjadi pengaktifan
sel T penghasil limfokin atau sitotoksik oleh suatu antigen sehingga terjadi
penghancuran sel-sel yang bersangkutan. Reaksi yang diperantarai oleh sel ini
bersifat lambat (delayed) memerlukan waktu 14 jam sampai 27 jam untuk
terbentuknya.
F.
Komplikasi
Steven Johnson syndroom sering menimbulkan komplikasi
pada mata berupa simblefaron dan ulkus kornea. komplikasi lain adalah timbulnya
sembab, demam atau hipotermia.
Berikut komplikasi yang sering pada
steven Johnson syndrome :
Bronkopneumonia (80%)
Sepsis (infeksi sistemik)
Kehilangan cairan/darah
Gangguan keseimbangan elektrolit
Syok
Kebutaan gangguan lakrimasi
·
Kutaneus (timbulnya jaringan parut dan kerusakan kulit
permanen, infeksi kulit sekunder)
G. Pemeriksaan Penunjang
1. Pemeriksaan
laboratorium:
Tidak ada pemeriksaan laboratorium (selain biopsi) yang dapat membantu dokter dalam menegakkan diagnosa.
Tidak ada pemeriksaan laboratorium (selain biopsi) yang dapat membantu dokter dalam menegakkan diagnosa.
2. Pemeriksaan darah lengkap (CBC) dapat
menunjukkan kadar sel darah putih yang normal atau leukositosis nonspesifik.
Penurunan tajam kadar sel darah putih dapat mengindikasikan kemungkinan infeksi
bakterial berat.
3. Determine
renal function and evaluate urine for blood.
4. Pemeriksaan
elektrolit.
5. Kultur
darah, urine, dan luka diindikasikan ketika infeksi dicurigai terjadi.
6. Pemeriksaan
bronchoscopy, esophagogastro duodenoscopy (EGD), dan kolonoskopi dapat
dilakukan.
7. Chest
radiography untuk mengindikasikan adanya pneumonitis.
8. Pemeriksaan
histopatologi dan imonohistokimia dapat mendukung ditegakkannya diagnosa.
9. Tes lainya :
Biopsi
kulit memperlihatkan luka superiderma
Adanya mikrosis
sel epidermis
·
Infiltrasi limposit pada daerah ferivaskulator
H. Penatalaksanaan
Khususnya yang diketahui menyebabkan reaksi SJS, seluruh pengobatan harus
dihentikan. Penatalaksanaan awalnya sama dengan penanganan pasien dengan luka
bakar, dan perawatan lanjutan dapat berupa suportif (misalkan cairan intravena)
dan simptomatik (misalkan analgesik, dll), tidak ada pengobatan yang spesifik
untuk penyakit ini.
Kompres saline atau Burow solution untuk menutupi luka kulit yang
terkelupas/terbuka.Alternatif lainnya untuk kulit adalah penggunaan calamine
lotion.Pengobatan dengan kortikosteroid masih kontroversial semenjak hal itu
dapat menyebabkan perburukan kondisi dan peningkatan resiko untuk terkena infeksi
sekunder. Zat lainnya yang digunakan, antara lain siklofosfamid dan
siklosporin, namun tidak ada yang berhasil.
Pemberian immunoglobulin intravena
menunjukkan suatu hal yang menjanjikan dalam mengurangi durasi reaksi alergi
dan memperbaiki gejala. Pengobatan suportif lain diantaranya penggunaan
anestesi nyeri topikal dan antiseptic, yang dapat menjaga lingkungan tetap
hangat, dan penggunaan analgesic intravena. Seorang oftalmologis atau
optometris harus dikonsultasikan secepatnya,
Oleh karena SJS sering menyebabkan
pembentukan jaringan parut di dalam bola mata yang kemudian menyebabkan
vaskularisasi kornea dan terganggunya penglihatan, dan gangguan mata lainnya.
Diperlukan pula adanya program fisioterapi setelah pasien diperbolehkan pulang
dari rumah sakit.
1.
Kortikosteroid
Bila keadaan umum baik dan lesi tidak
menyeluruh cukup diobati dengan prednisone 30-40 mg sehari. Namun bila keadaan umumnya buruk dan
lesi menyeluruh harus diobati secara tepat dan cepat.Kortikosteroid merupakan
tindakan live-saving dan digunakan deksametason intravena dengan dosis
permulaan 4-6 x 5 mg sehari. Umumnya masa kritis diatasi dalam beberapa hari. Pasien
steven-Johnson berat harus segera dirawat dan diberikan deksametason 6×5 mg
intravena. Setelah masa krisis teratasi, keadaan umum membaik, tidak timbul
lesi baru, lesi lama mengalami involusi, dosis diturunkan secara cepat, setiap
hari diturunkan 5 mg. Setelah dosis mencapai 5 mg sehari, deksametason
intravena diganti dengan tablet kortikosteroid, misalnya prednisone yang diberikan
keesokan harinya dengan dosis 20 mg sehari, sehari kemudian diturunkan lagi
menjadi 10 mg kemudian obat tersebut dihentikan. Lama pengobatan kira-kira 10
hari.
Seminggu setelah pemberian
kortikosteroid dilakukan pemeriksaan elektrolit (K, Na dan Cl). Bila ada
gangguan harus diatasi, misalnya bila terjadi hipokalemia diberikan KCL 3 x 500
mg/hari dan diet rendah garam bila terjadi hipermatremia. Untuk mengatasi efek
katabolik dari kortikosteroid diberikan diet tinggi protein/anabolik seperti
nandrolok dekanoat dan nanadrolon. Fenilpropionat dosis 25-50 mg untuk dewasa
(dosis untuk anak tergantung berat badan).
2. Antibiotik
Untuk mencegah terjadinya infeksi
misalnya bronkopneumonia yang dapat menyebabkan kematian, dapat diberi
antibiotik yang jarang menyebabkan alergi, berspektrum luas dan bersifat
bakteriosidal misalnya gentamisin dengan dosis 2 x 80 mg.
3. Infus dan tranfusi darah
Pengaturan keseimbangan cairan atau elektrolit
dan nutrisi penting karena pasien sukar atau tidak dapat menelan akibat lesi
dimulut dan tenggorokan serta kesadaran dapat menurun.Untuk itu dapat diberikan
infus misalnya glukosa 5 % dan larutan Darrow.
Bila terapi tidak memberi perbaikan dalam 2-3 hari, maka dapat diberikan
transfusi darah sebanyak 300 cc selama 2 hari berturut-turut, terutama pada
kasus yang disertai purpura yang luas. Pada kasus dengan purpura yang luas
dapat pula ditambahkan vitamin C 500 mg atau 1000 mg intravena sehari dan
hemostatik.
4. Topikal
Terapi topical untuk lesi di mulut
dapat berupa kenalog in orabase.Untuk lesi di kulit yang erosif dapat diberikan
sufratulle atau krim sulfadiazine perak.
Asuhan Keperawatan Klien dengan Syndrom
Steven Johnson
A.
Pengkajian
a. Data Subyektif
·
Klien mengeluh demam tinggi, malaise, nyeri kepala, batuk,
pilek, dan nyeri tenggorokan atau sulit menelan.
b. Data Obyektif
·
Kulit eritema, papul, vesikel, bula yang mudah pecah
sehingga terjadi erosi yang luas, sering didapatkan purpura.
·
Krusta hitam dan tebal pada bibir atau selaput lendir,
stomatitis dan pseudomembran di faring
·
Konjungtiva, perdarahan sembefalon ulkus kornea, iritis dan
iridosiklitis.
c. Data Penunjang
·
Laboratorium : leukositosis atau eosinefilia
·
Histopatologi : infiltrat sel mononuklear, oedema dan
ekstravasasi sel darah merah, degenerasi lapisan basalis, nekrosis sel
epidermal, spongiosis dan edema intrasel di epidermis.
·
Imunologi : deposit IgM dan C3 serta terdapat komplek imun
yang mengandung IgG, IgM, IgA.
·
Riwayat kesehatan : riwayat latergi, reaksi alergi terhadap
makanan, obat serta zat kimia, masalah kulit sebelumnya dan riwayat kanker
kulit.
B.
Diagnosa Keperawatan
1.
Nyeri Akut berhubungan dengan kerusakan jaringan kulit
2.
Kerusakan integritas kulit berhungan dengan kerusakan
permukaan kulit karena destruksi lapisan kulit
3.
Kekurangan volume cairan tubuh berhubungan dengan
perpindahan cairan dari intravaskuler ke dalam rongga interstisial, hilangnya
cairan secara evaporasi, rusaknya jaringan kulit akibat luka.
4. Ketidakseimbangan nutrisi kurang dari
kebutuhan tubuh berhubungan dengan kesulitan menelan.
5. Intoleransi aktivitas berhubungan
dengan kelemahan fisik.
6.
Resiko Infeksi berhubungan dengan hilangnya barier atau perlindungan
kulit
7.
Gangguan citra tubuh : penampilan peran berhubungan dengan
krisis situasi, kecacatan, kejadian traumatik
C. Rencana Asuhan Keperawatan
1.
Nyeri berhubungan dengan kerusakan jaringan kulit
Tujuan :
Nyeri dapat dikontrol atau hilang
Kriteria hasil :
Klien melaporkan nyeri berkurang
Skala nyeri 0-2
Klien dapat beristirahat
Ekspresi wajah rileks
RR : 16 - 20 x/menit
TD : 100-130/60-90 mmHg
N : 60 – 90 x/menit
No
|
Intervensi
|
Rasional
|
1
|
Kaji tingkat skala nyeri 1 – 10, lokasi dan intensitas
nyeri
|
Untuk mengetahui tingkat nyeri klien dan merupakan data
dasar untuk memberikan intervensi
|
2
|
Kaji tanda-tanda vital (TD, RR, N)
|
Untuk memonitor keadaan klien dan mengetahui terjadinaya
syok neurologik
|
3
|
Anjurkan dan ajarkan klien tehnik relaksasi nafas dalam,
distraksi, imajinasi
|
Untuk mengurangi persepsi nyeri, meningkatkan relaksasi
dan menurunkan ketegangan otot
|
4
|
Tingkatkan periode tidur tanpa gangguan
|
Kekurangan tidur dapat meningkatkan persepsi nyeri
|
5
|
Kendalikan faktor lingkungan yang dapat mempengaruhi
respon pasien terhadap ketidaknyamanan
|
Lingkungan yang tenang dapat menjadikan pasien dapat
istirahat.
|
6
|
Kolaborasi dalam pemberian obat analgetik
|
Membantu mengurangi atau menghilangkan nyeri
|
2.
Kerusakan integritas kulit berhungan dengan kerusakan
permukaan kulit karena destruksi lapisan kulit
Tujuan : integritas kulit menunjukkan
regenerasi jaringan
Kriteria
hasil :
Luka mencapai penyembuhan tepat pada waktunya dan bebas dari purulen
Tidak ada tanda-tanda infeksi (nyeri, merah, bengkak, panas, fungsio lesi)
Kulit membaik/ terjadi regenerasi jaringan
TD : 100-130/60-90 mmHg
N : 60 – 90 x/menit
Suhu : 36,5- 37, 4 C
No
|
Intervensi
|
Rasional
|
1
|
Kaji ukuran, warna luka,
perhatikan jaringan nekrotik dan kondisi sekitar luka
|
Memberikan informasi dasar
tentang kondisi luka
|
2
|
Berikan perawatan luka yang
tepat dan tindakan kontrol infeksi
|
Meningkatkan pemulihan dan
menurunkan risiko infeksi
|
3
|
Berikan lingkungan yang lembab
dengan kompres
|
Lingkungan yang lembab
memberikan kondisi optimum bagi penyembuhan luka
|
4
|
Dorong klien untuk istirahat
|
Untuk mendukung pertahanan tubuh
|
5
|
Tingkatkan masukan nutrisi,
protein dan karbiohidrat
|
Untuk meningkatkan pembentukan
granulasi yang normal dan kesembuhan
|
6
|
Kolaborasi pemberian obat
sistemik
|
Memperlancar terapi dan
mempercepat proses penyembuhan
|
3.
Kekurangan volume cairan tubuh berhubungan dengan perpindahan
cairan dari intravaskuler ke dalam rongga interstisial dan rusaknya jaringan
kulit akibat luka.
Tujuan :
Tidak terjadi kekurangan volume cairan
Kriteria hasil :
Haluaran urine individu adekuat (0,5-1,0 mg/kg BB/jam)
·
Turgor kulit baik
Urin jernih dan berwarna kuning
Membran mukosa lembab
TD normal (100-130/60-90 mmHg)
Denyut nadi (60-90 x/menit)
Kadar elektrolit serum dalam batas normal
No
|
Intervensi
|
Rasional
|
1
|
Kaji dan catat turgor kulit
|
Untuk mengetahui keseimbangan
cairan tubuh
|
2
|
Observasi tanda vital
|
Untuk memonitor keadaan
umum klien
|
3
|
Monitor dan catat cairan yang
masuk dan keluar
|
Agar keseimbangan cairan tubuh
klien terpantau
|
4
|
Timbang BB klien setiap hari
|
Penggantian cairan tergantung
pada BB klien
|
5
|
Berikan penggantian cairan IV
elektrolit, plasma, albumin
|
Resusitasi cairan menggantikan
kehilangan cairan/elektrolit dan mencegah komplikasi
|
6
|
Awasi pemeriksaan laboratorium
|
Mengidentifikasi kehilangan
darah atau kerusakan sel darah merah, dan kebutuhan penggantian cairan dan
elektrolit
|
4. Ketidakseimbangan nutrisi kurang dari
kebutuhan tubuh berhubungan dengan kesulitan menelan.
Tujuan : Kebutuhan nutrisi klien
terpenuhi
Kriteria hasil :
Tidak terjadi penurunan BB/BB ideal
Nafsu makan meningkat
Lesi di bibir atau mulut tidak ada
Makanan yang disediakan 80% dihabiskan
No
|
Intervensi
|
Rasional
|
1
|
Monitor intake dan output nutrisi
|
Untuk mengetahui pemasukan dan pengeluaran makanan
|
2
|
Kaji terhadap malnutrisi dengan mengukur tinggi dan BB
|
Memberikan pengukuran objektif terhadap status nutrisi
|
3
|
Jaga kebersihan mulut untuk menambah nafsu makan pasien
|
Mulut yang bersih memungkinkan peningkatan nafsu makan
|
4
|
Berikan makan sedikit tapi sering hingga jumlah asupan
nutrisi tercukupi
|
Makanan dalam porsi kecil mudah dikonsumsi oleh klien dan
mencegah terjadinya anoreksia.
|
5
|
Berikan makanan untuk pasien dalam bentuk hangat dan
sedian lunak/bubur
|
Memudahkan pasien dalam menelan makanan
|
6
|
Kolaborasi dengan ahli gizi
untuk menentukan kebutuhan nutsi klien
|
Agar kebutuhan nutrisi klien
terpenuhi
|
7
|
Kolaborasi dengan tim medis tentang makanan pengganti
(enteral /parenteral)
|
Memberikan dukungan nutrisi bila
klien tidak bisa mengkonsumsi jumlah yang cukup banyak peroral.
|
5. Intoleransi aktivitas berhubungan
dengan kelemahan fisik.
Tujuan :
Klien dapat bertoleransi terhadap aktivitas
Kriteria Hasil : Klien
mengatakan peningkatan toleransi aktivitas
No
|
Intervensi
|
Rasional
|
1
|
Kaji respon individu terhadap aktivitas
|
Untuk mengetahui tingkat kemampuan individu dalam
pemenuhan aktivitas sehari-hari.
|
2
|
Bantu klien dalam memenuhi aktivitas sehari-hari dengan
tingkat keterbatasan yang dimiliki klien
|
Energi yang dikeluarkan lebih optimal
|
3
|
Jelaskan pentingnya pembatasan aktivitas
|
Pembatasan aktivitas penting untuk membatasi energi yang
dikeluarkan, karena energi penting untuk membantu proses metabolisme tubuh
|
4
|
Libatkan keluarga dalam pemenuhan aktivitas klien
|
Klien mendapat dukungan psikologi dari keluarga
|
6.
Resiko infeksi berhubungan dengan hilangnya
barier/perlindungan kulit
Tujuan : Tidak terjadi infeksi lokal atau sistemik
Kriteria hasil :
Tidak ada tanda-tanda infeksi (merah, bengkak, panas, nyeri, fungsio lesi)
Leukosit (5000 - 10000/mm3)
Suhu tubuh dalam batas normal (36,5 - 37,4 C)
RR : 16 – 20 x/menit
TD : 100-139/60-96 mmHh
N : 60 – 100 x/menit
Luka mencapai penyembuhan tepat waktu, bebas dari purulen dan tidak demam
No
|
Intervensi
|
Rasional
|
1
|
Monitor
tanda-tanda vital
|
Perubahan
tanda vital merupakan komplikasi lanjut untuk terjadinya infeksi
|
2
|
Observasi
keadaan luka setiap hari
|
Untuk
mengidentifikasi adanya penyembuhan
|
3
|
Jaga
agar luka tetap bersih atau steril
|
Menurunkan
resiko infeksi dan untuk mencegah terjadinya kontaminasi silang
|
4
|
Lakukan
perawatan luka setiap hari (kompres luka dengan NaCl) dan bersihkan jaringan
nekrotik
|
Untuk
mempercepat penyembuhan
|
5
|
Berikan
perawatan pada mata
|
Mata
dapat membengkak oleh drainase luka
|
6
|
Tingkatkan
asupan nutrsisi
|
Nutrisi
mempengaruhi sintesis protein dan fotositosis
|
7
|
Batasi
pengunjung dan anjurkan pada keluarga/pengunjung untuk mencuci tangan sebelum
kontak langsung dengan klien
|
Untuk
mencegah terjadinya kontaminasi silang
|
8
|
Pantau
hitung leukosit, hasil kultur dan tes sensitivitas
|
Peningkatan
leukosit menunjukkan infeksi, pemeriksaan kultur dan sensitivitas menunjukkan
mikroorganisme yang ada dan antibiotic yang tepat diberikan
|
9
|
Kolaborasi
berikan antibiotik
|
Mengurangi
jumlah bakteri
|
7.
Gangguan citra tubuh : penampilan peran berhubungan dengan
krisis situasi, kecacatan, kejadian traumatik
Tujuan : terjadi perbaikan penampilan
peran
Kriteria hasil :
Klien tidak berperasaan negative tentang dirinya
Klien menyatakan penerimaan situasi diri
Klien tidak takut/malu berinteraksi dengan orang lain
Klien bicara dengan keluarga terdekat tentang situasi/ perubahan yang terjadi
No
|
Intervensi
|
Rasional
|
1
|
Kaji
makna kehilangan/perubahan pada pasien/orang terdekat
|
Traumatik
mengakibatkan perubahan tiba-tiba
|
2
|
Terima
dan akui ekspresi frustasi, ketergatnungan, marah, kedukaan. Perhatikan
perilaku menarik diri dan penggunaan penyangkalan
|
Penerimaan
perasaan sebagai respons normal terhadap apa yang terjadi membantu perbaikan
|
3
|
Bersikap
realistis dan positif selama pengobatan, pada penyuluhan kesehatan dan
menyusun tujuan dalam keterbatasan
|
Meingkatkan
kepercayaan dan mengadakan hubungan antara pasien dan perawat
|
4
|
Berikan
harapan dalam parameter situasi individu
|
Meningkatkan
perilaku positif dan memberikan kesempatan untuk menyusun tujuan dan rencana
untuk masa depan berdasarkan realita
|
5
|
Berikan
penguatan positif terhadap kemajuan dan dorong usaha untuk mengikuti tujuan
rehabilitasi
|
Kata-kata
penguatan dapat mendukung terjadinya perilaku koping positif
|
6
|
Dorong
interaksi keluarga dan dengan tim medis rehabilitasi
|
Mempertahankan
/membuka garis komunikasi dan memberikan dukungan terus-menerus pada pasien
dan keluarga
|
Sumber:
Mansjoer, A. 1982. Kapita Selekta Kedokteran. Jakarta: Media Aesculapius
Djuanda,
Adhi. 1999. Ilmu Penyakit Kulit dan
kelamin. Jakarta: Fakultas kedokteran Indonesia
Corwin,
Elizabeth. J. 2001. Buku Saku Patofisiologi. Jakarta: EGC






makasih infonya mas hehe
ReplyDeleteSiap terima kasih pula atas kunjungannya :)
Delete